Προκαρκινικές Βλάβες
Οι προκαρκινικές βλάβες είναι νοσολογικές οντότητες που παρουσιάζουν αυξημένο κίνδυνο ανάπτυξης καρκίνου. Με την έγκαιρη και κατάλληλη αντιμετώπισή τους, επιτυγχάνουμε υψηλά ποσοστά ίασης.
Ακτινικές Υπερκερατώσεις & Ακτινική Χειλίτιδα
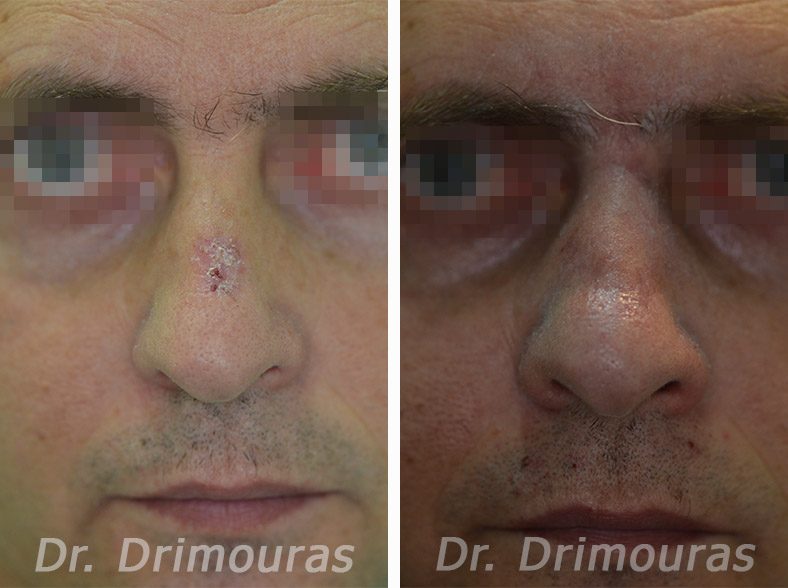
Πρόκειται για καταστάσεις οι οποίες οφείλονται στη μακροχρόνια αθροιστική βλαπτική δράση της ηλιακής ακτινοβολίας. Συνήθως παρατηρούνται σε ηλικές άνω των 40 ετών και είναι ελαφρά συχνότερες στους άνδρες. Άτομα με ανοικτό χρώμα δέρματος, τα οποία δεν ανταποκρίνονται με φυσιολογικό «μαύρισμα» στην έκθεση στην ηλιακή ακτινοβολία, παρουσιάζουν συχνότερα τέτοιες βλάβες. Αντίθετα τα άτομα με σκούρο χρώμα δέρματος σπάνια θα παρουσιάσουν ακτινικές υπερκερατώσεις. Το γεγονός αυτό σχετίζεται με την προστασία που παρέχει η μελανίνη στο δέρμα.

Οι βλάβες συνήθως εντοπίζονται στο πρόσωπο, στο τριχωτό της κεφαλής, στον τράχηλο, στη ραχιαία επιφάνεια των χεριών, στους βραχίονες αλλά σπανιότερα και στη ράχη, στους ώμους και στις κνήμες. Συχνή εντόπιση αποτελεί το κάτω χείλος όπου οι αλλοιώσεις που προκαλούνται από τη χρόνια έκθεση στον ήλιο ονομάζονται ακτινική χειλίτιδα.
Οι βλάβες με την πάροδο του χρόνου αυξάνονται σε μέγεθος. Υπολογίζεται ότι ένας στους πέντε ασθενείς (20%) με ακτινικές βλάβες αναπτύσσει ακανθοκυτταρικό καρκίνωμα. Αυτά τα καρκινώματα μεθίστανται στο 0,5-3% των περιπτώσεων. Το ποσοστό αυξάνεται σε 11% όταν πρόκειται για ακανθοκυτταρικά καρκινώματα που εντοπίζονται στο κάτω χείλος ή στο πτερύγιο του ωτός.
Οι ακτινικές βλάβες, όταν είναι επιφανειακές, μπορούν να αντιμετωπιστούν με κρυοθεραπεία, ηλεκτροκαυτηρίαση ή laser CO2. Στις βαθύτερες, παχυσμένες βλάβες, σε αυτές που δεν ανταποκρίνονται στην παραπάνω θεραπεία, καθώς και σε αυτές που εντοπίζονται στο κάτω χείλος και το πτερύγιο του ωτός, είναι ασφαλέστερη η χειρουργική αφαίρεση και βιοψία.
Η έγκαιρη διάγνωση και αντιμετώπιση των προκαρκινικών αυτών βλαβών προφυλάσσει τους ασθενείς από την ανάπτυξη ενός διηθητικού καρκινώματος. Η πρόληψη παραμένει πολύ σημαντική παράμετρος και η αντιηλιακή προστασία θα πρέπει να ξεκινά από τη γέννηση του ατόμου.
Κερατοακάνθωμα
Το κερατοακάνθωμα είναι ένας σχετικά συνήθης όγκος, που δημιουργεί έντονη ανησυχία στον ασθενή λόγω της ταχείας ανάπτυξης που εμφανίζει. Θέτει συχνά δυσεπίλυτο πρόβλημα διαφορικής διάγνωσης με το υψηλής κακοήθειας ακανθοκυτταρικό καρκίνωμα. Εμφανίζεται στο πρόσωπο σε ποσοστό 70%, στη ραχιαία επιφάνεια των άκρων χειρών σε ποσοστό 15-20% και σπανιότερα στο στέρνο, στο μηρό, στον ώμο και στην περιγεννητική χώρα.

Στους αιτιολογικούς παράγοντες που εμπλέκονται στην παθογένεια του κερατοακανθώματος περιλαμβάνονται η ηλιακή ακτινοβολία, η ακτινοβολία X και PUVA, τα χημικά καρκινογόνα (πίσσα και άλλα προϊόντα επεξεργασίας του πετρελαίου), το τραύμα, το κάπνισμα, γενετικοί παράγοντες, λοιμώδεις παράγοντες (ιογενείς) και ανοσολογικοί παράγοντες (ανοσοκαταστολή).
Η τυπική πορεία ενός κερατοακανθώματος χαρακτηρίζεται από το στάδιο της ταχείας ανάπτυξης (1-2 μήνες), το στάδιο της ηρεμίας όπου η ανάπτυξη της ώριμης βλάβης σταματά (1-2 μήνες) και το στάδιο της αυτόματης υποστροφής κατά το οποίο η βλάβη βαθμιαία συρρικνώνεται (2-7 μήνες). Σε ένα ποσοστό 20% των περιπτώσεων, το ανωτέρω πρότυπο εξέλιξης δεν ακολουθείται. Η βλάβη μπορεί να συνεχίζει να αυξάνεται σε μέγεθος, μπορεί ακόμη και να εκδηλώσει επιθετική συμπεριφορά σαν διηθητικό ακανθοκυτταρικό καρκίνωμα.
Είναι εύλογο το ερώτημα: προς τι η ανάγκη της θεραπείας ενόψει της αυτόματης υποστροφής; Η θεραπευτική παρέμβαση είναι απαραίτητη για πολλούς λόγους. Πρώτον, το αισθητικό αποτέλεσμα μετά τη θεραπεία είναι περισσότερο αποδεκτό από τη δύσμορφη ουλή της αυτόματης υποστροφής. Δεύτερον, η χειρουργική αφαίρεση συνδυάζεται με ιστολογική εξέταση για την επιβεβαίωση της διάγνωσης. Τρίτον, καθόσον η επιθετικότητα της βλάβης δεν μπορεί να προβλεφθεί, η θεραπεία επιταχύνει την ίαση, μειώνει το χρόνο παραμονής μιας δύσμορφης βλάβης και προλαμβάνει τυχόν καταστροφή σημαντικών δομών του προσώπου. Τέταρτον, χωρίς θεραπεία απαιτείται στενή μακροχρόνια παρακολούθηση, χωρίς να μπορεί να αποκλειστεί η κακοήθης εξαλλαγή ή η μετάσταση.
Η πλήρης χειρουργική αφαίρεση αποτελεί τη θεραπεία εκλογής. Η μέθοδος αυτή παρέχει κατάλληλο υλικό για βιοψία και προσφέρει οριστική θεραπεία με καλό αισθητικό αποτέλεσμα. Με την κατάλληλη διαγνωστική και θεραπευτική προσέγγιση εξασφαλίζεται άριστη πρόγνωση.
Δερματικό Κέρας
Το δερματικό κέρας είναι μια υπερκερατωσική κωνική προεξοχή στην επιφάνεια του δέρματος. Παρουσιάζεται κυρίως σε άνδρες μεταξύ 6ης και 7ης δεκαετίας της ζωής. Η βλάβη εντοπίζεται συχνότερα στο δέρμα ηλιοεκτεθειμένων περιοχών του σώματος, κυρίως στο πρόσωπο, στα πτερύγια των ωτών και στη ραχιαία επιφάνεια των άκρων χειρών. Συνδέεται στις περισσότερες περιπτώσεις με την καταστροφή που υφίσταται το δέρμα με τη χρόνια επίδραση της ηλιακής ακτινοβολίας. Λιγότερο συχνά εμφανίζεται σε μη ηλιοεκτεθειμένες περιοχές.

Στη βάση του δερματικού κέρατος μπορεί να διαπιστωθεί, με την ιστολογική εξέταση, μια ποικιλία δερματικών βλαβών, οι συχνότερες εκ των οποίων είναι η ακτινική υπερκεράτωση (30-40%), οι μυρμηκιές (30%), η σμηγματορροϊκή υπερκεράτωση (16%) και τα ακανθοκυτταρικά καρκινώματα (20%). Τα διηθητικά καρκινώματα που αναπτύσσονται σε έδαφος δερματικών κεράτων σπανίως μεθίστανται.
Το δερματικό κέρας πρέπει να αφαιρείται χειρουργικά συμπεριλαμβάνοντας στην εκτομή τη βάση του σε ασφαλή όρια, με ταυτόχρονη ιστολογική εξέταση, συνδυάζοντας έτσι τη διάγνωση και τη θεραπεία.
Επώδυνο Οζίδιο του Ωτός
Το επώδυνο οζίδιο του ωτός πρόκειται για εξαιρετικά ευαίσθητη επίμονη βλάβη, η οποία συνήθως εντοπίζεται στο οριζόντιο τμήμα της έλικας του ωτός. Εκδηλώνεται σε άτομα άνω των 40 ετών, συχνότερα στους άνδρες. Στις γυναίκες προσβάλλεται στις περισσότερες περιπτώσεις η ανθέλικα του ωτός. Το άλγος είναι οξύ και κατά τη διάρκεια της ημέρας υφίεται ελαφρώς. Η ασκούμενη από το μαξιλάρι πίεση επιτείνει το άλγος, αναγκάζοντας τον ασθενή να αλλάξει πλευρά και επηρεάζοντας την ποιότητα του ύπνου.

Η αιτιολογία της νόσου δεν είναι απόλυτα γνωστή, ωστόσο φαίνεται ότι οφείλεται στη μακροχρόνια έκθεση στη βλαπτική δράση του ήλιου και στην άσκηση πίεσης στην περιοχή, σε συνδυασμό με την πτωχή αγγείωση και βραδεία επούλωση του πτερυγίου του ωτός.
Στα πλαίσια της θεραπείας πρέπει να λαμβάνονται μέτρα για την αποφυγή άσκησης πίεσης στην προσβεβλημένη περιοχή για να βελτιωθεί η επούλωσή της. Η τοπική αγωγή με κορτικοστεροειδή μπορεί να βοηθήσει παρηγορητικά. Η μόνη οριστική θεραπεία είναι η χειρουργική αφαίρεση με ταυτόχρονη ιστολογική εξέταση. Μετά την αφαίρεση της βλάβης, οι ασθενείς πρέπει να παρακολουθούνται τακτικά, γιατί τα ποσοστά υποτροπής παραμένουν υψηλά.
Νόσος του Bowen
Πρόκειται για ενδοεπιδερμιδικό (“in situ“) καρκίνωμα του δέρματος. Προσβάλει τους άνδρες ελαφρώς συχνότερα σε σύγκριση με τις γυναίκες. Εμφανίζεται σε ακάλυπτες ή σχετικά προστατευμένες από τον ήλιο περιοχές του δέρματος. Οι βλάβες μπορεί να οφείλονται στην ηλιακή ακτινοβολία, σε άλλες μορφές ακτινοβολίας, σε χημικές ουσίες ή στους ιούς των θηλωμάτων του ανθρώπου (HPV – Human Papillomavirus).

Η νόσος αρχικά ακολουθεί βραδεία και σχετικά καλοήθη πορεία (οριζόντια φάση ανάπτυξης) για μήνες ή έτη. Τελικά, τα καρκινικά κύτταρα διηθούν το χόριο καθώς η νόσος εξελίσσεται σε διηθητικό ακανθοκυτταρικό καρκίνωμα (κάθετη φάση ανάπτυξης). Αυτά τα καρκινώματα μεθίστανται σε ποσοστό 5-15%.
Θεραπεία εκλογής είναι η χειρουργική αφαίρεση με ταυτόχρονη ιστολογική εξέταση των χειρουργικών ορίων, για να επιβεβαιωθεί ότι αφαιρέθηκε όλη η κακοήθης βλάβη. Άλλες μέθοδοι όπως η ηλεκτροκαυτηρίαση, το laser CO2, η κρυοθεραπεία, η 5-φθοριοουρακίλη και η τοπική χρήση ρετινοϊκού οξέος δεν είναι τόσο αποτελεσματικές γατί τα καρκινικά κύτταρα επεκτείνονται βαθιά μέσα στις εξαρτηματικές δομές του δέρματος και τα ποσοστά υποτροπής είναι υψηλά. Μετά την αφαίρεση της βλάβης, οι ασθενείς πρέπει να παρακολουθούνται τακτικά.
Σμηγματογόνος Σπίλος του Jadasshon
Πρόκειται για συγγενή βλάβη που σε όλες σχεδόν τις περιπτώσεις είναι ήδη ορατή στο νεογέννητο ή αναπτύσσεται στην πρώιμη παιδική ηλικία. Εντοπίζεται συχνότερα στο τριχωτό της κεφαλής, το μέτωπο ή την οπισθοωτιαία χώρα.


Ο σμηγματογόνος σπίλος παραμένει σταθερός κατά την παιδική ηλικία και με την έναρξη της εφηβείας παρουσιάζει σημαντικές αλλαγές. Ανάλογα με την εντόπισή του, μπορεί να προκαλεί αισθητικά προβλήματα στον ασθενή.
Καθώς, η πιθανότητα κακοήθους εξαλλαγής κατά την ενήλικη ζωή του ασθενούς είναι αρκετά μεγάλη (3-20%), συστήνεται η προληπτική χειρουργική αφαίρεση και βιοψία των βλαβών αυτών.
Λευκοπλακία
Η λευκοπλακία είναι ένας περιγραφικός κλινικός όρος και αναφέρεται σε λευκές κηλίδες ή πλάκες του στοματικού βλεννογόνου, για τις οποίες δεν έχει γίνει ακόμη βιοψία και άρα δεν έχει ακόμη τεθεί οριστική διάγνωση. Υπάρχει αυξημένος κίνδυνος κακοήθους εξαλλαγής της βλάβης με την πάροδο του χρόνου, ειδικά όταν αυτή εντοπίζεται στην κάτω επιφάνεια της γλώσσας ή στο έδαφος της στοματικής κοιλότητας. Στους παράγοντες που ευνοούν την κακοήθη εξαλλαγή περιλαμβάνονται ο καπνός, το χρόνιο τραύμα, το αλκοόλ, η υπεριώδης ακτινοβολία και ορισμένοι τύποι του ιού των θηλωμάτων του ανθρώπου (HPV).

Οι ασθενείς πρέπει να διακόπτουν τη χρήση προϊόντων καπνού. Συστήνεται κλινική παρακολούθηση του ασθενούς και βιοψία του στοματικού βλεννογόνου σε τακτά χρονικά διαστήματα. Αν διαπιστωθεί επιθηλιακή δυσπλασία, η βλάβη μπορεί να αντιμετωπιστεί με κρυοπηξία, με ηλεκτροκαυτηρίαση ή με τοπική εφαρμογή 5-φθοριοουρακίλης. Το ενδοεπιδερμιδικό (“in situ“) και το διηθητικό ακανθοκυτταρικό καρκίνωμα πρέπει να αντιμετωπίζονται με χειρουργική αφαίρεση και ιστολογική εξέταση. Μετά την επέμβαση απαιτείται στενή παρακολούθηση, στην οποία πρέπει να περιλαμβάνεται η εξέταση των επιχώριων λεμφαδένων.
Ερυθροπλακία του Queyrat
Πρόκειται για κλινική νοσολογική οντότητα των βλεννογόνων, η οποία ιστολογικά παρουσιάζει την εικόνα ενδοεπιδερμιδικού (“in situ“) καρκινώματος. Η συχνότερη εντόπιση είναι κάτω από την ακροποσθία του πέους, ατόμων που δεν έχουν υποβληθεί σε περιτομή. Άλλες λιγότερο συχνές θέσεις εντόπισης είναι η γλώσσα, ο στοματικός και ο κολπικός βλεννογόνος.
Οι αιτιολογικοί παράγοντες που εμπλέκονται στην παθογένεια της πεϊκής εντόπισης είναι το σμήγμα, η πλημμελής τοπική υγιεινή, ο απλός υποτροπιάζων έρπης γεννητικών οργάνων, οι συνθήκες υψηλής θερμοκρασίας, η μηχανική τριβή και οι τραυματισμοί.
Η νόσος είναι δυνατόν να επιμένει αναλλοίωτη για διάστημα αρκετών ετών. Η ερυθροπλακία του Queyrat χαρακτηρίζεται από μεγαλύτερη τάση ανάπτυξης ενός διηθητικού καρκινώματος, σε σύγκριση με τη νόσο του Bowen. Αυτά τα ακανθοκυτταρικά καρκινώματα μεθίστανται σε ποσοστό 10-30%. Βλάβες που κλινικά δεν μοιάζουν με διηθητικό καρκίνωμα, μπορεί να δώσουν μεταστάσεις.
Η χειρουργική αφαίρεση θεωρείται θεραπευτική μέθοδος πρώτης εκλογής και η ταυτόχρονη ιστολογική εξέταση είναι πάντοτε απαραίτητη για τη διευκρίνιση της κακοήθους ή όχι φύσης των βλαβών.
Χρόνια Ακτινοδερματίτιδα
Πρόκειται για χρόνιες βλάβες που εκδηλώνονται όψιμα μετά από ακτινοθεραπεία ή μετά από έκθεση στην ιονίζουσα ακτινοβολία για επαγγελματικούς λόγους. Οι χρόνιες αυτές αλλοιώσεις είναι αποτέλεσμα της βλαπτικής επίδρασης της ιονίζουσας ακτινοβολίας σε κυτταρικό επίπεδο. Τα επηρεαζόμενα κύτταρα χάνουν μερικώς ή πλήρως την ικανότητα διαίρεσης και πολλαπλασιασμού.
Παρατηρείται εκφύλιση και οίδημα της επιδερμίδας που εκδηλώνεται με εύθρυπτη και ατροφική δερματική επιφάνεια. Στο χόριο εμφανίζεται κυτταρική αραίωση, κυρίως των ινοβλαστών, με αποτέλεσμα μειωμένη ανθεκτικότητα και ελαστικότητα του δέρματος. Στον αγγειακό ιστό εμφανίζεται πάχυνση και ίνωση που οδηγεί σε μείωση της αιμάτωσης, με σοβαρά προβλήματα στην επούλωση. Το υποδόριο λίπος επίσης επηρεάζεται και εμφανίζει σχετική ατροφία. Οι θύλακοι των τριχών επίσης πάσχουν με συνέπεια την αραίωση ή και την ολική απώλεια των τριχών, όπως και οι σμηγματογόνοι και ιδρωτοποιοί αδένες. Η καταστροφή των τελευταίων συνεπάγεται ξηρή και τραχεία δερματική επιφάνεια.
Η ατροφία των ιστών από την ακτινοβολία τελικώς καταλήγει σε έλκος. Τα έλκη εμφανίζονται μετά την πάροδο 5-20 ετών από το χρόνο της ακτινοθεραπείας και συνήθως αρχίζουν με κάποιο επιπόλαιο τραυματισμό.
Η πιθανότητα ανάπτυξης καρκίνου σε ακτινοβολημένο δέρμα μετά από την πάροδο πολλών ετών, είναι αυξημένη. Οι πιο συχνοί όγκοι που εμφανίζονται είναι το βασικοκυτταρικό και το ακανθοκυτταρικό καρκίνωμα. Τα ακανθοκυτταρικά καρκινώματα που αναπτύσσονται σε έδαφος ακτινοβολημένης περιοχής, θεωρούνται κακής βιολογικής συμπεριφοράς και πρόγνωσης, διότι μεθίστανται συχνά. Σπανιότερη είναι η ανάπτυξη σαρκώματος που επίσης έχει κακή πρόγνωση.
Η πρώτη θεραπευτική προσέγγιση πρέπει να είναι η συντηρητική αντιμετώπιση των ελκών της χρόνιας ακτινοδερματίτιδας. Στις περιπτώσεις όπου τα έλκη αυτά δεν δείχνουν σημεία βελτίωσης μετά από μερικές εβδομάδες ή όταν υπάρχει επιβεβαίωση κακοήθειας, η μόνη αποτελεσματική θεραπεία είναι η ριζική χειρουργική αφαίρεση των αλλοιωμένων ιστών. Η εκτομή περιλαμβάνει όλη την ακτινοβοληθείσα περιοχή, η δε επανόρθωση του ελλείμματος γίνεται με κρημνό πλούσιας αιμάτωσης.
Μελαγχρωματική Ξηροδερμία
Η μελαγχρωματική ξηροδερμία είναι μια σπάνια και σοβαρή κληρονομική νόσος, της οποίας οι δερματικές εκδηλώσεις αφορούν κατεξοχήν σε εμφάνιση πολλαπλών δερματικών όγκων. Στα άτομα αυτά υπάρχει ανικανότητα των επιδερμιδικών κυττάρων να επιδιορθώνουν τις ζημιές που προκαλεί η υπεριώδης ακτινοβολία στο DNA τους.
Αρχικά οι φωτοεκεθειμένες περιοχές αντιδρούν με την εμφάνιση έντονου ερυθήματος στην επίδραση της ηλιακής ακτινοβολίας. Μεταγενέστερα παρατηρούνται μικρής διαμέτρου μελαγχρωματικές κηλίδες-φακές. Μικρής διαμέτρου ατροφικές ζώνες του δέρματος αλληλοδιαπλέκονται με υπόχρωμες αλλοιώσεις. Αυτές καλύπτονται από λεπτές ευρυαγγείες και έτσι διαμορφώνεται μια ποικιλοδερμική εικόνα χαρακτηριστική του νοσήματος.
Η εμφάνιση όγκων κατά κανόνα τροποποιεί την κλινική πορεία της νόσου. Σε ποσοστό 45-62% των ατόμων αυτών αναπτύσσεται βασικοκυτταρικό ή ακανθοκυτταρικό καρκίνωμα, σε ηλικία μεταξύ 1 και 32 ετών. Το 97% των καρκινωμάτων εντοπίζονται στην κεφαλή και στον τράχηλο. Τα δερματικά μελανώματα είναι πολύ σπανιότερα και επιπλέκουν τις φακές.
Η πολύ κακή πρόγνωση της μελαγχρωματικής ξηροδερμίας επιβάλλει την εφαρμογή προληπτικών μέτρων για την κατά το δυνατόν μείωση των γεννήσεων παιδιών που πρόκειται να εμφανίσουν το σύνδρομο. Αυτό επιτυγχάνεται με την παροχή συμβουλών γενετικής φύσεως και με τις μεθόδους προγεννητικής διαγνώσεως. Για να βελτιώσουμε την πρόγνωση προσπαθούμε να προστατεύσουμε τα άτομα από την επίδραση περιβαλλοντικών παραγόντων οι οποίοι ενδέχεται να πυροδοτήσουν τη διαδικασία αναπτύξεως και εμφανίσεως καρκινωμάτων.